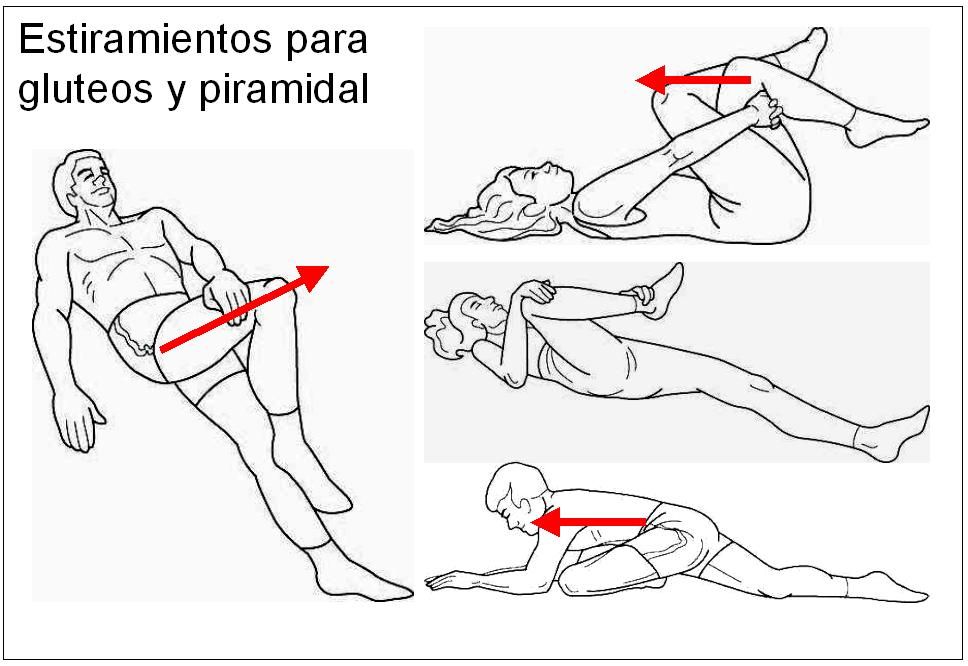
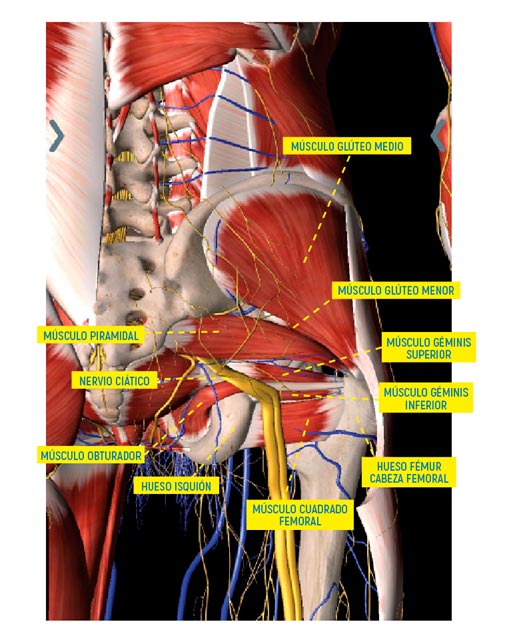
El síndrome piramidal (SP) es un cuadro clínico que sugiere una neuropatía por compresión del nervio ciático por hipertrofia o contractura del músculo, en su salida de la pelvis al pasar entre éste y el músculo gémino superior (ambos forman parte del grupo de los músculos pelvitrocantéricos).
Por su localización, forma parte del llamado síndrome del glúteo profundo, y está incluido en la patología extraarticular de la cadera.
El músculo piramidal se origina en la superficie anterior del hueso sacro entre S2 y S4, sale de la pelvis por la escotadura ciática, discurre hacia abajo por la zona glútea y se inserta mediante un tendón largo en el borde superior del trocánter mayor del fémur.
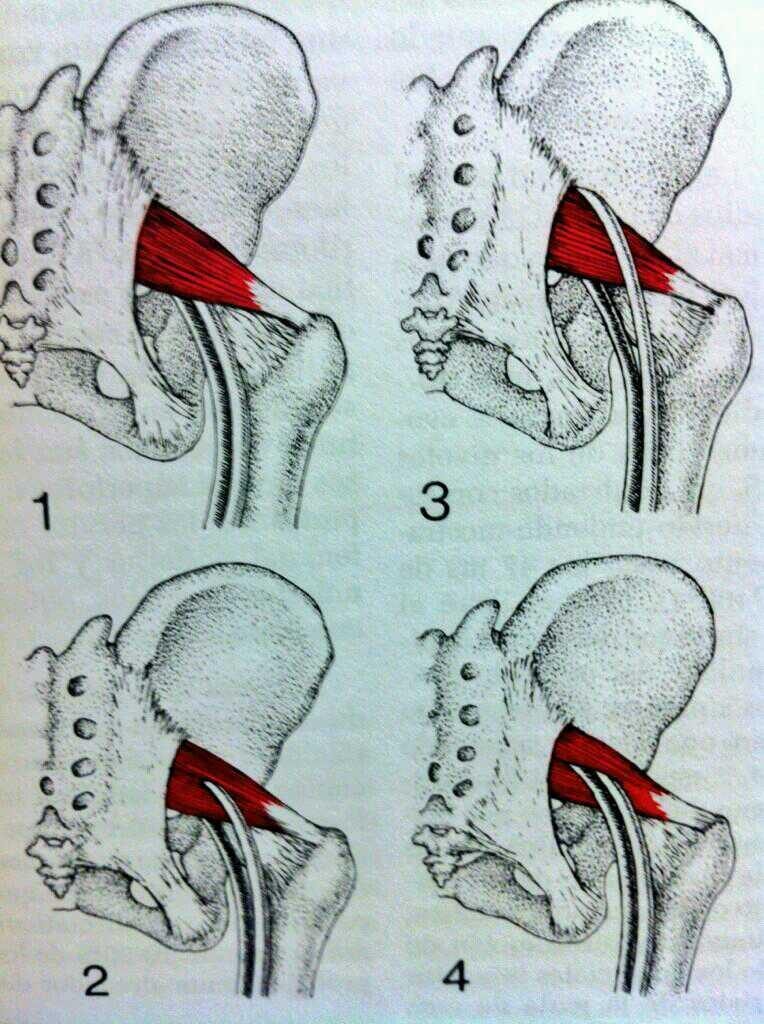
En esta imagen se muestran las diferentes variantes anatómicas respecto al paso del nervio ciático, siendo la primera la más frecuente en el 80% de la población.
Es el principal rotador externo cuando la cadera está en posición neutra o en extensión, y actúa como abductor cuando la cadera se encuentra en flexión. Proporciona estabilidad durante la marcha y la bipedestación.
El cuadro sintomático se compone de:
- Dolor sordo en la nalgas, que puede descender por la parte portero-lateral del muslo hasta detrás de la rodilla. En ocasiones puede llegar a la pantorrilla o incluso el pie.
- El tipo de dolor puede ser punzante, sensación de ardor, hormigueos, adormecimiento… Puede provocar debilidad del miembro inferior.
- El dolor empeora al permanecer sentado durante periodos largos de tiempo, cruzar la pierna, subir o bajar escaleras … Puede ser incapacitante y provocar cojera en periodos de crisis.
- El dolor fluctúa durante el día.
Es bastante frecuente en corredores, y sus causas son:
- Traumatismos de repetición (actividades repetitivas como correr o andar, subir escaleras…)
- Sobreuso. Sobre-entrenamiento.
- Espasmo muscular.
- Puntos gatillo miofasciales.
- Debilidad de la musculatura estabilizadora de la cintura pélvica como el glúteo medio, que provoca sobrecarga en el piramidal.
- Inflamación de tejidos blandos que comprimen el nervio ciático.
- Microtraumatismos por permanecer sentado en superficies duras, sobre la cartera situada en el bolsillo trasero del pantalón…
- Prácticas deportivas: Corredores, Ciclistas, conductores profesionales.
- Alteraciones biomecánicas: Hiperlordosis lumbar, dismetría de extremidades inferiores, valgo de rodillas, mala mecánica de carrera, mala pisada (pie pronador…)
Está relacionado con el 6% de los casos de ciática, y es más frecuente en mujeres.
Es importante hacer un diagnostico diferencial para descartar otras causas que pueden provocar ciática como protusiones y hernias discales u otras patologías de la columna lumbar. El diagnostico se basa en los síntomas del paciente y el examen físico, que buscará provocar dolor en la nalga:
- Palpación digital del músculo.
- Punción profunda.
- Maniobras y test clínicos:
- Maniobra de Lasegue: Llevar la pierna con la rodilla en extensión hasta los 90º de flexión de cadera. El test es positivo si aparece antes de los 35º (Signo de Bonnet), o entre los 35 y los 75º (Signo de Bragard). En el síndrome del piramidal suele ser negativo.
- Test FAIR: Paciente en decúbito supino y cadera en flexión de 90º y aducción y rotación interna.
- Maniobra de Freiberg: En decúbito supino con cadera en flexión de 30º y extensión de rodilla se lleva la extremidad a la aducción.
- Maniobra de HCLK (Heel contra lateral Knee): En decúbito supino se coloca la cara externa del tobillo del lado doloroso sobre la rodilla contralateral (cadera en flexión y rotación externa)
- Test Beatty: En decúbito lateral sobre el lado sano, llevamos la extremidad afectada a flexión y abducción y mantenemos la posición unos segundos.
- Tes Pace: En sedestación, perder abducción y rotación externa contra resistencia. Aparece dolor y debilidad.
El médico puede pedir pruebas de imagen como una radiografía o resonancia magnética para excluir otras patologías.
El Tratamiento del síndrome piramidal es principalmente mediante fisioterapia. Aplicaremos:
- Electroterapia analgesia de tipo TENS modulado o Interferenciales: Analgésica, relajante y con efecto bioestimulante
- Punción Seca de puntos Gatillo miofasciales: Debido a la localización profunda del músculo piramidal, la presión digital es insuficiente, y la punción nos permite acceder a ese área con mayor facilidad y precisión.

- Electroacupuntura de puntos gatillo miofasciales y zona de dolor referido: Relaja la musculatura, alivio del dolor, mejora de circulación, y ayuda a la reeducación de la contracción muscular, estimulando la regeneración del tejido y la recuperación de la funcionalidad.
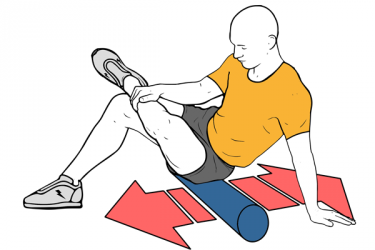
- Masaje descontracturante: Relaja la musculatura, mejora la circulación y el trofismo muscular. Automasaje con Foam Roller.
- Tecarterapia/Diatermia: En fases muy agudas utilizaremos el modo capacitivo en Atermia en la nalga para aprovechar el efecto antiinflamatorio y analgésico. En Fases posteriores podemos utilizar conjuntamente el modo capacitivo y el resistido en nalga y zonas de dolor referido con sensaciones térmicas más altas. Relaja la musculatura, tiene efecto antiinflamatorio y analgésico, mejora la extensibilidad de los tejidos y si se hacen estiramientos al mismo tiempo descomprime, inhibe la sensación dolorosa del nervio y estimula el metabolismo celular (regenerador de tejidos)
- Estiramientos: Elongación del Músculo, descompresión del ciático.
El médico puede prescribir antiinflamatorios y analgésicos, y en casos de difícil resolución puede llegar a infiltrar el músculo con corticoides y anestésico, e incluso con toxina botulínica.
La prevención del síndrome miofascial consiste en:
- Evitar sobreentrenamientos. En casos en que se ha de aumentar la intensidad de los entrenamientos con motivo de la preparación para una prueba competitiva (maratón), alternar los entrenamientos con sesiones de descanso, estiramientos, o ejercicios de tonificación general con baja carga como los abdominales, el Pilates o el yoga.
- Calentamiento y estiramientos antes y después de la practica deportiva.
- Evitar estar sentado durante periodos largos de tiempo. Hacer pausas para levantarse y caminar.
- Corregir alteraciones biomecánicas: Estudio de la pisada, utilización de plantillas pautadas por un especialista…
- Practicar Ejercicio regularmente.
- Fortalecimiento de la musculatura abdominal y del CORE, y estabilizadora de la pélvis. Esto incluye ejercicios abdominales, utilización de bandas elásticas para la activación de la musculatura glútea, sentadillas con y sin carga, utilizar planos inestables, subir y bajar al cajón pliométrico, y Pilates para trabajar el fortalecimiento de todo el cuerpo, la flexibilidad y la alineación corporal.



El síndrome del Piramidal no es incurable, pero puede ser recurrente y el dolor provocar incapacidad para realizar las actividades de la vida diaria. Tiene buena resolución siempre y cuando se ponga en manos de un buen profesional que aplique el abordaje de tratamiento correcto. En Elena Miralles Centro de fisioterapia somos especialistas en dolor miofascial, recuperación deportiva, y el Método Pilates. Además, contamos con 16 años de experiencia en el tratamiento del síndrome del piramidal. Llámanos, y déjanos ayudarte.